Туберкульоз лімфовузлів – що це таке і як проявляється, лікування лімфатичних вузлів
Туберкульоз лімфовузлів
Туберкульоз лімфатичних вузлів – це сукупність реакцій імунної системи людини та патологічних змін, що виникають у лімфоїдній тканині внаслідок потрапляння в організм паличок Коха. Захворювання починається з підростання лімфовузла за рахунок збільшення кількості лімфоцитів.
Ця локалізація хвороби може бути самостійним захворюванням або наслідком ураження легень. Але туберкульоз периферичних лімфатичних вузлів рідко протікає без ураження інших органів. Захворювання вражає вузли на шиї, в пахвовій западині, паховій області, всередині грудини.
Часте ураження вузлів на шиї пов’язане з тим, що слизова оболонка носоглотки першою зустрічається з інфекцією. При порушенні цілісності слизової, розпушенні лімфоїдної тканини, туберкульозна інфекція потрапляє по лімфатичних шляхах у шийні вузли.
Туберкульоз внутрішньогрудних лімфатичних вузлів (бронхоаденіт) є первинним поразкою без розвитку легеневого туберкульозу та лімфангита (запалення лімфатичних стовбурів і капілярів). Ця локалізація захворювання більш характерна для дітей, підлітків, молодих людей до 25 років.
Хвороба протікає хронічно, із тривалим процесом у тканині вузла. Ускладнення цієї патології поділяються на ранні (екструдативний плеврит) і пізні (перехід на стінки бронхів, характеризується важким кашлем, проблемами з диханням). Більшість ускладнень зустрічається у дітей до 3 років.
Причини розвитку патології
При потраплянні мікобактерій в організм людини відбувається їх знешкодження лімфоцитами. Якщо цього не відбувається, розвивається хвороба. При цьому можуть постраждати лімфовузли різної локалізації. Палички Коха не можуть самостійно пересуватися, але дуже стійкі до перепадів температури та висушування. Це може призвести до зараження повітряно-пиловим шляхом.
Найпоширеніший шлях зараження – повітряно-крапельний. Інфекція передається від хворої людини до здорової при кашлі або чханні. При цьому може спочатку розвинутися туберкульоз легень, а потім від них потрапити в лімфатичні вузли.
Набагато рідше зустрічаються шляхи зараження – харчовий, побутовий, трансплацентарний. Захворювання може бути викликане вживанням у їжу молока від хворих корів.
З цієї причини не можна вживати сире молоко, яке не пройшло процес пастеризації чи стерилізації. Особлива увага приділяється якості м’яса, обов’язкова термічна обробка.
Якщо інфекція потрапляє в організм людини через харчовий шлях, то туберкульоз вражає внутрішньочеревні лімфатичні вузли.
До групи ризику належать люди:
- без щеплень, неправильно щеплені;
- які страждають на цукровий діабет, виразку шлунка;
- ВІЛ-інфіковані;
- курці;
- алкоголіки та наркозалежні;
- з хронічними захворюваннями;
- зі зниженим імунітетом;
Несприятливі фактори:
- погані побутові умови;
- надмірні навантаження;
- дефіцит поживних речовин і вітамінів.
Симптоми і ознаки туберкульозу лімфовузлів
Характерні симптоми:
- збільшення лімфовузлів, іноді до 3–5 см;
- лімфовузли ущільнені, пружні, їх легко змістити;
- лихоманка;
- посилення потовиділення;
- відсутність апетиту;
- різке схуднення;
- підвищена стомлюваність;
- шкіра може придбати жовтий або коричневий відтінок;
- в аналізі крові: підвищені ШОЕ, лімфоцити, білок плазми, знижений гемоглобін.
Від локалізації ураження лімфатичної системи залежать специфічні симптоми:
- При туберкульозі внутрішньогрудних лімфовузлів з’являються симптоми інтоксикації організму – погіршення самопочуття, відсутність апетиту, лихоманка, біль у грудях, кашель, сильна пітливість. У дітей може спостерігатися розширення периферичної венозної мережі на передній стінці грудної клітини.
- При ураженні шийних вузлів можуть спостерігатися неспецифічні ознаки. Вузол збільшується до 1–3 см. Часто він безболісний, пружний, рухливий. Може бути уражена тільки одна сторона – права чи ліва.
- Проникнення інфекції у внутрішньочеревні лімфовузли може проявлятися нудотою, блювотою, здуттям живота, розладом шлунка, частими запорами або діареєю, болем у животі (часто справа внизу), можуть утворюватися спайки. Гостра форма ураження брижових лімфатичних вузлів схожа на гострий апендицит або гастроентерит.
Розвиток захворювання у дітей
На початковій стадії відбувається ущільнення, збільшення лімфовузлів у дітей. Вони безболісні, але при розвитку захворювання стають більш щільними, спаяні. В результаті процес може призвести до зараження оточуючих тканин, появи свищів. На пізній стадії хвороби шкіра над вузлами стає яскраво-червоною.
При ураженні лімфовузлів шийного відділу може статися здавлювання стравоходу. Характерна інтоксикація погано відображається на роботі серця, судин, нервової системи. При утворенні туберкульозного абсцесу з’являються хворобливі відчуття.
Поразка внутрішньогрудних лімфатичних вузлів у дітей розвивається через легеневого патологічного процесу, що займає чільне місце в історії хвороби. Характеризується сильним кашлем, порушенням дихання, больовими відчуттями. Дитині боляче лежати на спині, можуть бути симптоми асфіксії та інтоксикації, сильна пітливість вночі, зниження апетиту, слабкість, лихоманка.
Прояв туберкульозу у дорослих
У людей, які страждають на вірус імунодефіциту, захворювання особливо агресивне і може призвести до летального результату. У ВІЛ-інфікованих частіше зустрічається туберкульоз внутрішньогрудних лімфатичних вузлів. Периферичні, внутрішньочеревні уражаються рідше. У цієї групи хворих захворювання починається з симптоматики первинного туберкульозу, потім може перейти в поширену по організму форму і гострий гематогенний туберкульоз. При цьому уражаються й інші органи: легені, мозок, кишечник, печінка та інші.
У маленьких дітей, вагітних жінок, людей похилого віку рання стадія може протікати атипово. Перші ознаки інтоксикації у них більш виражені. Піднімається температура тіла до 38–39 °C, з’являється блідість шкіри, головний біль, збільшення розміру та сильний біль в лімфовузлах.
Стадії протікання хвороби
При ураженні лімфовузлів мокротиння не виділяється, прояви захворювання змінюються в залежності від стадії. Прорив лімфатичного вузла відбувається на останній стадії захворювання, а контакт з гнійними масами призводить до зараження здорових людей.
Стадії розвитку захворювання:
- Інфільтраційна. Характеризується збільшенням, ущільненням, рухливістю лімфовузлів. Хворобливість проявляється рідко.
- Казеозна. Вузли ще сильніше збільшуються, можуть спаюватися один з одним. Розвивається фіброз – гранулематозне будову тканин, поява гнійних клітин.
- Абсцедуюча. Лімфовузли стають м’якими, шкірний покрив над ними має синюшний відтінок. Освіти дуже болючі.
- Свищеподібна. Абсцес проривається, хворий відчуває себе краще, але вийшов гній часто викликає ускладнення.
Діагностичні заходи
До діагностичних заходів відносяться:
- клінічний і біохімічний аналіз крові;
- аналіз сечі;
- проба Манту;
- аналіз мокротиння;
- гормональні дослідження;
- УЗД черевної порожнини;
- КТ грудного відділу;
- рентгенографія;
- бронхоскопія;
- біопсія.
Остаточний діагноз ставиться тільки на основі мікробіологічного дослідження зразка з лімфовузла на мікропрепараті. Цей аналіз проводиться в лабораторії.
Симптоми

Хвороба найчастіше має уповільнений характер, температура хворого показує субфебрильні значення (близько 37,5), апетит поганий або відсутній, хворий слабшає, і це може тривати тривалий час.
Туберкульозний лімфаденіт проявляється не відразу. Інкубаційний період може тривати від кількох тижнів до кількох місяців, після чого у хворих з’являються такі ознаки:
- збільшення лімфовузлів у розмірах (вони можуть досягати 3 сантиметрів, стають пружними, рухливими, хворобливими);
- збліднення шкірних покривів, лихоманка, підвищене потовиділення;
- погіршення апетиту, різка втрата ваги;
- занепад сил;
- зміна кольору шкірних покривів над лімфовузлом на коричневий або жовтий;
- зростання ШОЕ, рівня білків плазми й лімфоцитів, зниження гемоглобіну.
У більш ніж 80% хворих туберкульозний лімфаденіт починається з ураження одного вузла на правій або лівій стороні тіла.
При залученні в патологічний процес внутрішньогрудних лімфатичних вузлів спостерігаються симптоми загальної інтоксикації – погіршення самопочуття, зниження апетиту, лихоманка, біль у грудях, підвищене потовиділення, кашель.
До інших проявів хвороби відносяться:
- нудота і блювота;
- здуття живота;
- розлад шлунку;
- запори;
- біль у животі.
Останній симптом може бути пов’язаний з розвитком спайок, обумовленим вростанням вузла в розташовані біля нього структури.
Класифікація
Грунтуючись на локалізації запального процесу, розрізняють такі форми недуги:
- регіональний;
- генералізований.
Регіональне ураження лімфатичних вузлів ділиться на:
- лімфаденіт шиї – одна з найбільш часто зустрічається різновидів хвороби;
- паховий лімфаденіт у дітей;
- підщелепний лімфаденіт;
- пахвовий лімфаденіт;
- мезентеральний лімфаденіт – в таких випадках спостерігається запальне ураження брижі.
Класифікація за етіологічним фактором передбачає існування таких різновидів недуги:
- одонтогенний, тобто пов’язаний із захворюваннями зубощелепної системи;
- неодонтогенні;
- інфекційний;
- туберкульозний лімфаденіт у дітей;
- медикаментозний;
- онкологічний.
Види патології за спрощеним варіантом перебігу:
- гострий лімфаденіт у дитини – з моменту появи перших ознак до повного лікування проходить 2 тижні;
- підгострий лімфаденіт у дітей – протікає від 2 тижнів до місяця;
- хронічний лімфаденіт у дітей – є таким, якщо клінічні ознаки недуги зберігаються довше 1 місяця. У таких ситуаціях спостерігається хвилеподібний перебіг, з чергуванням фаз загострення та ремісії;
- реактивний лімфаденіт у дитини – при цьому запалення і симптоматика розвивається приблизно за кілька годин.
По змінам, які проходять в лімфатичних залозах, виділяють:
- серозний або інфільтраційний лімфаденіт;
- гнійний лімфаденіт;
- некротичний лімфаденіт, що приводить до розплавлення ураженого сегмента;
- аденофлегмона.
Перші ознаки патології
Пацієнти повідомляють про безболісну, збільшується припухлості в області лімфатичних вузлів. До системних (загальним) симптомів туберкульозу лімфовузлів відносять: лихоманку, озноб, втрату ваги або нездужання у 43% хворих.
Перші ознаки і симптоми туберкульозу лімфовузлів:
- збільшення будь-якого лімфовузла, але поразка шийних більш поширене;
- щільні утворення стають ще твердішими з часом, оскільки хвороба прогресує;
- нерідко вогнища наповнені рідиною і пов’язані фістули (отвором) з навколишнім середовищем;
- множинність утворень (одне ущільнення буває рідко);
- у третини пацієнтів ураження симетричні в обох половинах тіла.
Причини
Ріст і розвиток лімфоїдних утворень у дітей триває до 6-10 років; цей період пов’язаний з підвищеною сприйнятливістю до різних інфекційних агентів і недостатньою бар’єрною функцією. Лімфовузли, як елементи імунного захисту, залучаються в усі патологічні процеси, що протікають в організмі: розпізнаючи і захоплюючи чужорідні частинки (бактерії, токсини, продукти розпаду тканин), вони перешкоджають їх поширенню з місцевого осередку і попаданню в кров.
Лімфаденіт у дітей найчастіше має неспецифічний генез, його основними збудниками є гноєродні мікроорганізми, в першу чергу, стафілококи і стрептококи. При лімфаденіті у дітей зазвичай є первинний осередок гострого або хронічного гнійного запалення, з якого інфекція потрапляє в лімфовузли з струмом лімфи, крові або контактним шляхом.
Більше 70% випадків лімфаденіту у дітей пов’язано із запальними процесами ЛОР-органів – тонзилітом, синуситом, отитом. Лімфаденіт у дітей часто супроводжує інфекції шкіри і слизових оболонок: фурункулів, піодермії, гнійних ран, екземі, стоматиту. Лімфаденіт може ускладнювати перебіг різних бактеріальних і вірусних інфекцій у дітей – скарлатини, дифтерії, ГРВІ, грипу, паротиту, вітряної віспи, кору. Найбільша кількість лімфаденітів у дітей відзначається в осінньо-зимовий період внаслідок збільшення числа інфекційних і загострення хронічних захворювань.
Лімфаденіт у дітей старше 6-7 років може бути пов’язаний із запальними захворюваннями зубо-щелепної системи (пульпітом, періодонтитом, остеомієліт). При цьому наростання симптомів лімфаденіту у дітей може відбуватися після загасання патологічного процесу в первинному вогнищі. Причинами специфічного лімфаденіту у дітей є інфекційні захворювання з типовим для них поразкою лімфатичних вузлів – туберкульоз, інфекційний мононуклеоз, бруцельоз, актиномікоз, сифіліс та ін.
У деяких випадках лімфаденіт у дітей може бути пов’язаний із захворюваннями крові (гострі та хронічні лейкози), пухлинами лімфоїдної тканини (лімфосаркома, лімфогрануломатоз), а також травматичним пошкодженням самих лімфовузлів. Лімфаденіт зазвичай спостерігається у дітей з лімфатико-гіпопластичним діатезом, які часто хворіють на ГРВІ, що мають в анамнезі супутні герпесвірусні інфекції (ЦМВ, вірус Епштейна-Барра) і хронічні захворювання шлунково-кишкового тракту.
Лікування туберкульозу лімфовузлів шиї
Лікування повинно бути своєчасним, тривалим, безперервним. Застосовуються стрептоміцин, фтивазид або його аналоги, ПАСК.
Застосовують також протизапальні, десенсибілізуючі і стимулюючі засоби (АКТГ, кортизон, туберкулін, вітаміни). Лікування проводять протягом 8-12 місяців. В подальшому 1-2 рази на рік призначають повторні курси до затихання процесу.
Слід звернути увагу на ранній дитячий і перехідний вік, особливо ранима і схильна до захворювання загальним туберкульозом і, зокрема, ураження лімфатичних вузлів шиї. Також потрібно враховувати старечий період і хворих, які перенесли різні захворювання, так як в цих випадках спостерігається найменша протитуберкульозна резистентність організму.
У гострому періоді хвороби рекомендується застосовувати одночасно стрептоміцин, фтивазид і ПАСК, іноді разом з кортикостероїдними гормонами.
При залишкових казеозних вогнищах і фіброзіруванні лімфатичних вузлів для стимуляції відновного процесу призначають туберкулін, вітамін В2, ДОКА.
Питання про оперативне лікування уражених лімфатичних вузлів шиї є досить спірним. Одні лікарі вважають, що іноді достатньо непогані результати дає оперативне видалення найбільш ураженої групи лімфатичних вузлів. Дещо іншої думки дотримуються зарубіжні автори. Основним методом лікування туберкульозного лімфаденіту шиї слід вважати хірургічний метод.
Причини виникнення та основні шляхи передачі
Більшість випадків захворювання викликане Mycobacterium tuberculosis. Для дитячого віку характерний туберкульоз периферичних лімфатичних вузлів. Причиною його виникнення є певні умови, які послаблюють організм дитини. В першу чергу це:
- масовість інфекції на тлі поганої вакцинації БЦЖ або зовсім відсутність щеплення;
- несприятливі соціально-економічні умови;
- супутні хвороби.
Медиками було встановлено, як передається туберкульоз периферичних лімфатичних вузлів. Поразка часто спровоковано мікобактеріями великої рогатої худоби через:
- слизові оболонки порожнини рота;
- очі;
- шкіру;
- шляхом контактних або аліментарних шляхів.
Основним джерелом зараження вважається вживання сирого молока від зараженого худоби.
Особливості захворювання Туберкульозна периферична лімфаденопатія
Відсутність або низька індивідуальна і суспільна небезпека
Можливі ускладнення
При відсутності адекватного лікування туберкульоз внутрішньогрудних лімфатичних вузлів здатний переростати в прикореневу фіброз. Також можливий розвиток великої дрімаючої інфекції в лімфовузлах, рецидивуючої при зниженні імунітету. Якщо захворювання переходить в хронічну форму, то можливий розвиток лимфогенного обсіменіння легень. Найчастіше страждають верхні частки органу.
Якщо не лікувати патологію, можливий розвиток серйозних ускладнень, які загрожують життю людини.
Іншими ускладненнями недуги є:
- колапс легені;
- обструкція бронхіального просвіту;
- прорив у бронх вмісту лімфовузла;
- пневмонія;
- междолевий плеврит;
- емпієма плеври;
- медіастеніт;
- пневмоторакс;
Діагностика
При підозрі на туберкульоз необхідно провести комплекс діагностичних процедур, спрямованих на підтвердження діагнозу. Для встановлення присутності в організмі туберкульозного процесу використовують методи Манту, Коха, Пірке. Також показано проведення рентгенологічних методів обстеження легенів.
При наявності свища і виділення гною необхідно взяти мазок на дослідження.
Лікування лімфаденіту у дітей
Лікування лімфаденіту у дітей визначається стадією, типом захворювання, ступенем інтоксикації та направлено на купірування інфекційно-запальних процесів в лімфовузлах і усунення первинного вогнища інфекції.
При гострому серозному і хронічному неспецифічному лімфаденіті у дітей застосовують консервативну терапію, що включає антибіотики (цефалоспорини, напівсинтетичні пеніциліни, макроліди), десенсибілізуючі засоби, місцеве лікування (сухе тепло, компреси з маззю Вишневського, УВЧ). Показані загальнозміцнюючі препарати – кальцію глюконат, аскорутин, вітаміни, імуностимулятори.
При відсутності ефекту терапії або переході лімфаденіту в гнійну стадію, дитину госпіталізують і проводять екстрене розтин, дренування і санацію гнійного вогнища. У разі некротичного лімфаденіту у дітей виконують ретельний кюретаж порожнини, при необхідності проводять видалення лімфовузла. В післяопераційному періоді показана комплексна протизапальна і дезінтоксикаційна терапія. Лікування специфічного туберкульозного лімфаденіту у дітей проводять у спеціалізованих лікувальних установах.
Як поширюється інфекція
На цьому етапі людина не здатна поширювати мікобактерії, тому що не виділяє інфікованих крапель (від кашлю і чхання). Рано чи пізно (особливо без лікування) процес поширюється на легені і бронхи, хворий стає заразним.
Бактерії проникають в організм шляхом вдихання крапельок після кашлю або чхання інфікованих людей. Хвороба може бути обмежена легкими при сильному імунітеті або поширюватися далі за інших умов.
Лімфатичні вузли можуть бути в першу чергу інфіковані при вживанні непастеризованого молока. Бактерії здатні поширюватися на кістки або мозкові оболонки, що викликає туберкульозний менінгіт.
Низький тиск
Гіпотонія, артеріальна гіпотензія, тиск впав, тиск падає
Величина зниження індивідуальна, але зазвичай це нижче 100/60 мм рт. ст. для чоловіків і 95/60 мм рт. ст. для жінок.
31 хвороба може бути причиною, хворіють чоловіки і жінки, вік будь-який.
Клінічна картина
Первинний процес
Характерною ознакою є ущільнення лімфатичних вузлів, їх споювання в конгломерати. З перебігом захворювання лімфовузли ще більше ущільнюються, у деяких хворих вони стають щільними, як кістка.
В окремих випадках проходить розплавлення капсули лімфатичного вузла, утворюються шкірні свищі, з яких виділяється біле сирнистий вміст.
Вторинний процес
Вторинний туберкульозний лімфаденіт зустрічається досить часто при ураженні туберкульозом легень, органів травного тракту, кісткової тканини тощо.
Перебіг захворювання мляве, у пацієнта підвищена температура тіла (до 37,5), спостерігається загальна слабкість і втрата апетиту протягом тривалого часу. При цьому в деяких випадках початок патології гостре, характеризується різко вираженими симптомами інтоксикації.
При пальпації визначаються збільшені лімфатичні вузли щільної консистенції з горбистою поверхнею, хворобливість є не завжди. З плином часу відбувається розплавлення лімфоузла, туберкульозний секрет виходить через що утворюються свищі.
Група ризику при захворюванні
Туберкульозна периферична лімфаденопатія чоловіки у віці 60-64 і жінки у віці 65-69
Захворювання найчастіше зустрічається у чоловіків.
Захворювання рідше зустрічається у жінок.
Захворювання найчастіше зустрічається у жінок в віці 65-69.
Загальні відомості
Лімфаденіт у дітей – інфекційний або неінфекційний запальний процес в периферичних органах лімфатичної системи – лімфовузлах. Лімфаденіту належить одне з провідних місць за частотою в педіатричній практиці, що зумовлено морфофункціональною незрілістю лімфатичної системи дитини. Найчастіше лімфаденіт спостерігається у дітей у віці від 1 до 6 років і має більш бурхливу течію, ніж у дорослих. Лімфаденіт у дітей розвивається вдруге, ускладнюючи перебіг основних інфекційно-запальних захворювань, тому збільшення лімфатичних вузлів у дитини може виявлятися різними дитячими спеціалістами: лікарем-педіатром, дитячим отоларингологом, дитячим стоматологом, дитячим хірургом, дитячим імунологом, дитячим ревматологом тощо.
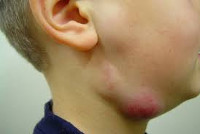
Лімфаденіт у дітей
Лімфовузли при туберкульозі легенів
При пальпації (обмацуванні) лімфовузли визначаються як невеликі, щільні, чітко обмежені вузли, які повільно збільшуються в розмірах до тих пір, поки не стануть як куряче яйце. Вони залишаються твердими доти, поки не відбудеться нагноєння.
Після цього з’являються симптоми лихоманки нерегулярного типу. Зазвичай втома і втрата апетиту не є надмірними, але є нездужання, виснаження організму і анемія.
Хвороба внутрішньогрудних лімфатичних вузлів
При виникненні захворювання в бронхіальних гландах може розвинутися туберкульоз легенів. Стан проявляється бронхітом з наявністю кашлю і лихоманкою. Гнійна мокрота містить кров і бацили.
Незвично великі лімфовузли можуть здавлювати навколишні структури, наприклад, один з бронхів, що призводить до легеневої інфекції та розширення альвеол.
Туберкульоз внутрішньогрудних лімфатичних вузлів може привести і до інших ускладнень: дисфагія, фістула (отвір), обструкція (здавлення) жовчних шляхів і серця. Іноді шийні вузли можуть стискати трахею, що призводить до утруднення дихання.
Профілактика
У профілактиці туберкульозу важливу роль відіграють імунізація дітей і підлітків вакциною БЦЖ. Масові профілактичні обстеження із застосуванням туберкуліну – постановка реакції Манту, флюорографічне дослідження, що дозволяє виявити захворювання на ранній стадії.
Розвиток хвороби – патогенез
В уражених туберкульозом органах (легені, сечостатева система, лімфатичні вузли, шкіра, кістки, кишечник тощо) розвивається специфічне «холодне» туберкульозне запалення, що носить переважно гранулематозний характер і призводить до утворення множинних горбків зі схильністю до розпаду.
Діагноз Туберкульозна периферична лімфаденопатія
Жінкам ставиться на 5.96% частіше, ніж чоловікам.
46,883 чоловіків мають діагноз Туберкульозна периферична лімфаденопатія. Для 662 з них цей діагноз смертельний.
Етіологія
Збудниками туберкульозу є мікобактерії – кислотостійкі бактерії роду Mycobacterium. Всього відомо 74 види мікобактерій. Вони широко поширені в грунті, воді, серед людей і тварин. Туберкульоз, викликаний різними видами мікобактерій, досить сильно розрізняється між собою.
Серцева недостатність
Клінічний синдром, пов’язаний з порушенням роботи серця і як наслідок недостатнім кровопостачанням органів і тканин.
Жінки мають діагноз Туберкульозна периферична лімфаденопатія. Для 1,244 з них цей діагноз смертельний.
Народження
Живонароджені немовлята, відповідно до місця народження.
Народження супроводжується великим фізичним напруженням, як для мами, так і для малюка.
Тахікардія
Прискорений пульс, серце б’ється.
Збільшення частоти серцевих скорочень, вище 90 ударів на хвилину.
Падіння
Падіння на поверхні одного рівня в результаті підсковзувань, хибного кроку або спотикання.
Наслідки падіння можуть бути дуже різними в залежності від характеру ушкоджень.
Небезпечна хвороба у дітей
Зазвичай уражаються поверхневі лімфатичні вузли, але також можуть бути залучені інші, такі як підщелепні, привушні, пахові і пахвові. Часто лімфаденопатія є двосторонньою. Також до процесу залучаються внутрігрудні та черевні лімфатичні вузли.
Частота пов’язаного легеневого туберкульозу варіює від 5% до 62%. Лікування представляє труднощі. Проте, у більшості випадків захворювання можна контролювати застосуванням антибактеріальних засобів, а хірургічне втручання потрібне рідко.
Туберкульозний лімфаденіт зазвичай є поступовим безболісним збільшенням одного або декількох лімфатичних вузлів, з тривалістю від декількох тижнів до місяців.
У деяких дітей, особливо з супутніми захворюваннями, з’являються системні симптоми, такі як лихоманка, втрата ваги, втома і нічна пітливість. Задушливий кашель може бути ознакою вираженого медиастинального лімфаденіту.
Спочатку вузли тверді, блискучі і рухомі, не спаяні з навколишніми тканинами. Пізніше стають матовими, а шкіра над ними червоніє. На пізній стадії вузли пом’якшуються, що призводить до появи абсцесів, які важко вилікувати без хірургічного втручання.
Для підтвердження діагнозу потрібно пройти шкірний тест Манту, який є позитивним у більшості дітей з туберкульозним лімфаденітом. Ймовірність помилково негативної відповіді менше 10%.
Зараження периферичних лімфовузлів
Туберкульоз зазвичай викликаний вдиханням повітря, забрудненого мікобактеріями. Потім мікроби переміщуються з легень у периферичні лімфатичні вузли.
Симптоми туберкульозу периферичних лімфатичних вузлів включають:
- лихоманку;
- безболісні і щільні припухлості на шиї, під пахвами і в паху, рідше в інших областях;
- виразки на шкірі;
- пітливість.
Діагностика туберкульозу периферичних лімфовузлів включає:
- біопсію ураженої тканини;
- рентген грудної клітки;
- КТ-сканування шиї;
- вирощування культури бактерій у біоматеріалі, взятому з лімфатичних вузлів;
- аналіз крові на ВІЛ;
- пробу Манту.
Лікування зазвичай складається з прийому 2-4 антибіотиків протягом 9-12 місяців, до яких відносяться:
- етамбутол;
- ізоніазид;
- піразинамід;
- рифампіцин.



